-
+ 7 (700) 356-49-30
-
Адрес
-
Форма заявки
-
ЯзыкРусский язык







 Вернуться В Меню
Вернуться В Меню



Показания
① Показания к применению
• Опухоли с выраженным кровоснабжением, опухоли большого объёма или очаги, которые трудно полностью устранить за одну процедуру
• Пациенты, которым хирургическое лечение противопоказано или сопряжено с высоким операционным риском
• Пациенты, для которых необходимо создать более благоприятные условия для последующих методов лечения
• Пациенты, у которых требуется снизить риск рецидива или замедлить прогрессирование заболевания
② Наиболее частые нозологии
• Первичный рак печени
• Метастатические поражения печени, в том числе метастазы колоректального рака
• Опухоли с богатым кровоснабжением почек, лёгких и других органов
• Другие регионарные солидные опухоли, не подходящие для хирургического лечения
Ключевые преимущества
① Минимальная инвазивность и быстрое восстановление: Выполняется через небольшую трансартериальную пункцию, что обеспечивает минимальную травматизацию, более быстрое послеоперационное восстановление и сокращение физической нагрузки и сроков госпитализации.
② Точное воздействие на цель: Направленное воздействие на питающие опухоль артерии позволяет повысить эффективность лечения и контроль роста опухоли при максимальном сохранении нормальных тканей.
③ Низкие системные побочные эффекты: Поскольку лечение действует локально на опухоль, лекарственные препараты или эмболизирующие вещества не распространяются широко по организму, что снижает системные побочные реакции и улучшает переносимость.
④ Терапевтическая синергия: Интервенционное лечение может сочетаться с абляцией, лучевой терапией и системным лечением, усиливая общую лечебную стратегию и повышая эффективность.
⑤ Создание условий для последующего лечения: За счёт точного локального воздействия возможно уменьшение объёма опухоли и замедление её роста, что создаёт благоприятные условия для дальнейших этапов терапии.
⑥ Выбор метода и гибкость стратегии: TACI, TACE и D-TACE могут подбираться индивидуально с учётом кровоснабжения опухоли, её распространённости, функционального резерва печени и целей лечения.
Почему выбирают больницу Цзиньшачжоу?
Сосудистая интервенционная терапия является одним из наиболее отработанных и клинически насыщенных ключевых элементов системы малоинвазивного лечения опухолей в нашей больнице. Учреждение обладает высоким уровнем технической оснащённости и обширным клиническим опытом в области сосудистых интервенций. Опираясь на большой объём накопленной практики, интервенционная команда под руководством опытных заведующих и ведущих хирургов способна разрабатывать более точные лечебные планы с учётом особенностей кровоснабжения различных опухолей и индивидуальных характеристик пациента. В сочетании с современными методами навигации и DSA-контролем выполняется суперселективное проведение катетера в питающие опухоль артерии, что позволяет более прицельно доставлять препараты и эмболизирующие материалы в зону поражения и достигать надёжного локального контроля при минимальной травматичности.
Мы придерживаемся принципа принятия решений в рамках MDT: ещё до вмешательства детально обсуждаются ключевые вопросы — выбор метода (TACI/TACE/D-TACE), объём лечения за один сеанс, необходимость этапного проведения, целесообразность сочетания с абляцией или системной терапией. После процедуры эффективность и переносимость оцениваются в динамике на основании наблюдения и контрольных визуализационных исследований, с последующей своевременной коррекцией дальнейшей тактики. Наша цель — не просто выполнить одно интервенционное вмешательство, а помочь пациенту при контролируемом риске добиться более стабильного контроля опухоли и создать оптимальные условия для последующего комплексного лечения.
Техническое определение
Малоинвазивная интервенционная терапия (TACI/TACE/D-TACE) представляет собой группу трансартериальных методов лечения. Под контролем визуализации и DSA катетер селективно проводится в артерию, питающую опухоль, что позволяет «доставить лечение к очагу» и осуществить локальный контроль.
В частности, TACI основана преимущественно на внутриартериальной инфузионной химиотерапии; TACE сочетает инфузию с эмболизацией; D-TACE (трансартериальная химиоэмболизация с лекарственно-нагруженными микросферами) предусматривает загрузку химиопрепаратов в микросферы, обеспечивая эмболизацию с одновременным пролонгированным местным высвобождением препарата.
Принцип действия / механизм
① TACI: локальное «инфузионное» введение препарата
Химиотерапевтические препараты через катетер вводятся в артерию, питающую опухоль, что обеспечивает более высокую локальную концентрацию в зоне поражения и позволяет контролировать рост опухоли и уменьшать её объём.
② TACE: «двойное воздействие» — введение препарата и эмболизация
После локального введения препарата применяются эмболизирующие материалы для блокирования кровоснабжения опухоли, переводя её в состояние ишемии и гипоксии. Одновременно препарат дольше удерживается в зоне воздействия, усиливая местный противоопухолевый эффект и сокращение опухоли.
③ D-TACE: «длительная эмболизация и медленное высвобождение препарата»
Химиотерапевтические препараты загружаются в эмболизирующие микросферы и под контролем DSA доставляются в сосудистое русло опухоли. Микросферы, с одной стороны, вызывают эмболизацию питающих сосудов, а с другой — постепенно высвобождают препарат локально, обеспечивая более продолжительное сочетание «прекращения кровоснабжения и лекарственного воздействия» и тем самым усиливая долгосрочный контроль опухолевого процесса.
Процедура лечения
① Предоперационная оценка: визуализационные исследования, оценка функции печени и почек, свертываемости крови; при необходимости обсуждение в MDT для определения плана лечения и объёма вмешательства.
② Ангиография DSA: выявление питающих артерий опухоли, соединительных ветвей и сосудов высокого риска.
③ Суперселективная катетеризация: по возможности доступ к основным питающим ветвям опухоли.
④ Проведение лечения:
•TACI: внутрисосудистое введение препаратов по плану;
•TACE: введение препаратов с последующей эмболизацией;
•D-TACE: доставка микросфер с лекарством для эмболизации и локального медленного высвобождения препарата.
⑤ Послеоперационное наблюдение и контроль: мониторинг реакции пациента и функции печени; плановое обследование с визуализацией для оценки эффективности и определения дальнейшей тактики.
Безопасность и меры предосторожности
① MDT и предоперационная оценка как условие безопасности: Перед процедурой необходимо системно оценить резерв функции печени, опухолевую нагрузку, анатомию сосудов и соединительные ветви, свертываемость крови и предшествующее лечение в рамках MDT; на основе этого выбрать оптимальную стратегию и объём TACI/TACE/D-TACE.
② Строгое визуальное сопровождение и точная доставка: Весь процесс проводится под контролем DSA и другой визуализации; особое внимание уделяется суперселективному доступу к питающим артериям, чтобы снизить риск для нормальной ткани печени и нецелевых органов.
③ Типичные послеоперационные реакции и наблюдение: У некоторых пациентов может наблюдаться слабость, снижение аппетита, лёгкая температура, тошнота или дискомфорт в области печени; обычно это кратковременные реакции. Контролировать температуру, уровень боли, питание и состояние сознания согласно назначениям врача.
④ Ситуации, требующие внимания и немедленной медицинской помощи: Постоянная высокая температура, сильная или прогрессирующая боль в животе, повторная рвота с невозможностью питаться, нарастающая желтуха, склонность к кровотечениям, изменения сознания или другие необычные симптомы по сравнению с предыдущим состоянием — необходимо немедленно связаться с врачом или обратиться за срочной помощью.
⑤ Уход за местом пункции и ограничения активности: Соблюдать постельный режим и иммобилизацию нижних конечностей по назначению; содержать место пункции в чистоте и сухости; короткое время избегать физической нагрузки и тяжёлой работы. При кровотечении из пункционного отверстия, увеличении гематомы или онемении/боли в конечностях немедленно сообщить врачу.
⑥ Защита функции печени и контроль последующего наблюдения: После вмешательства необходимо выполнять плановые анализы функции печени и визуализационные обследования для оценки локального контроля, определения необходимости повторного вмешательства и готовности к последующей абляции, лучевой или системной терапии.
⑦ Координация комбинированного лечения MDT: Интервенционное лечение часто комбинируется с химиотерапией, таргетной терапией, иммунотерапией, радиотерапией или абляцией. Последовательность, интервалы и схемы лечения должны динамически корректироваться MDT на основе переносимости и эффективности; не менять и не прерывать наблюдение самостоятельно.
Часто задаваемые вопросы
① Нужна ли госпитализация для процедуры?
Большинство пациентов требуется наблюдение в больнице 1–2 дня; в отдельных случаях пребывание может быть дольше.
② Когда можно вернуться к обычной жизни после процедуры?
В большинстве случаев пациенты могут возобновить повседневную активность в течение 1–2 недель после процедуры, однако следует избегать интенсивных физических нагрузок.
③ Необходимы ли повторные процедуры?
Интервенционное лечение обычно можно повторять и выполнять поэтапно. В зависимости от состояния пациента некоторые опухоли могут требовать нескольких сеансов для достижения оптимального эффекта. Конкретное количество определяется реакцией опухоли, переносимостью функции печени и планом последующего комплексного лечения; ориентироваться следует на результаты контрольных обследований и рекомендации врача.
Типичный случай
① Случай 1:
Пациент: мужчина, 41 год
Гепатоцеллюлярная карцинома, стадия BCLC C / CNLC IIIa
Симптом: боль в животе
Диагноз: 09-21 PET-CT выявило крупное образование в правой доле печени
План лечения:
09-27: Ангиография брюшной аорты, ангиография правой почечной артерии, супреселективная ангиография + эмболизация правой диафрагмальной артерии, ангиография чревного ствола, супреселективная ангиография + установка катетера в собственную печёночную артерию; интраоперационная эмболизация 1 мл йодированной нефти; после операции артериальная инфузия оксалиплатина 130 мг d1 + 5-ФУ 3,8 г в течение 46 ч + левофолат 300 мг d1; 09-29 артериальная инфузия адребелимума 1200 мг + внутривенная таргетная терапия бевацизумабом 810 мг (1 цикл).
10-18: Ангиография брюшной аорты, ангиография правой почечной артерии, ангиография чревного ствола, супреселективная ангиография + установка катетера в правую печёночную артерию; после операции артериальная инфузия оксалиплатина 127 мг d1 + 5-ФУ 3,6 г в течение 46 ч + левофолат 300 мг d1; 10-21 артериальная инфузия адребелимума 1200 мг + внутривенная бевацизумаб 810 мг (2-й цикл).
11-16: Контрольное обследование после двух циклов интервенционной инфузионной химиотерапии показало значительное уменьшение очага в правой доле печени.
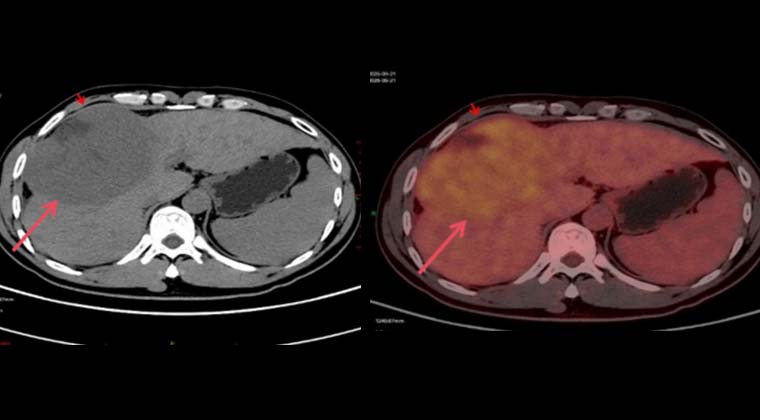
(Изображения до лечения)
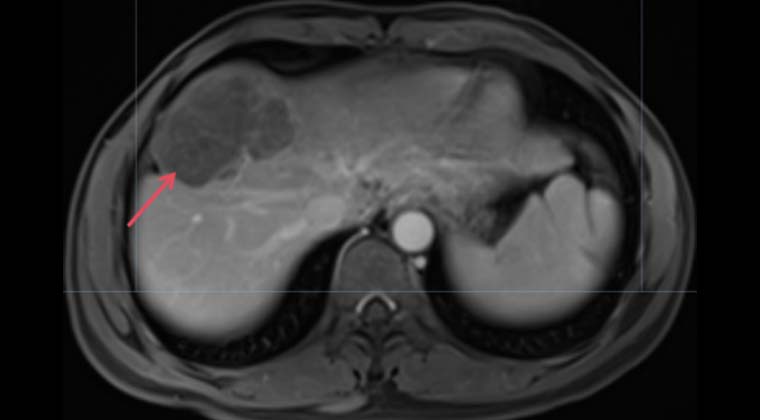
(Изображение после лечения)
② Случай 2: Химиоэмболизация бронхиальной артерии
Пациент с раком верхней доли правого легкого, диаметр опухоли около 8 см (левый верхний снимок);
Использованы микросферы с лекарственным препаратом для химиоэмболизации бронхиальной артерии,
(правый верхний снимок) отчетливо видна сосудистая сеть опухоли,
(левый нижний снимок) после эмболизации окрашивание опухоли полностью исчезло;
Через 1 месяц после процедуры контрольные изображения показали выраженный некроз опухоли и уменьшение диаметра до примерно 4 см (правый нижний снимок).
Пациент продолжил комплексное лечение, жив более года и находится на постоянном наблюдении.
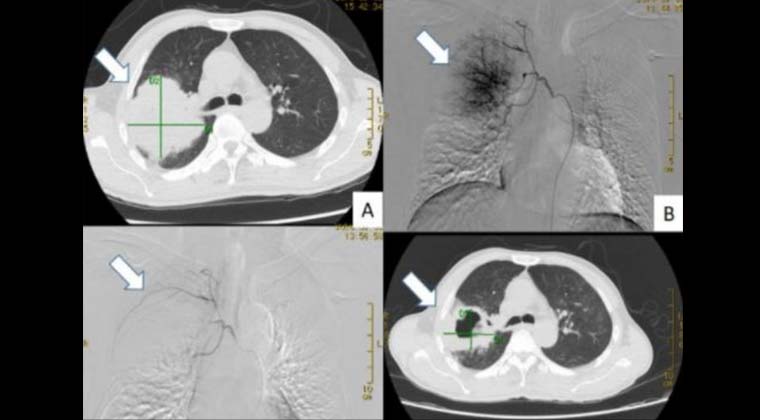
③ Случай 3:
Пациент, мужчина, 75 лет, умеренно дифференцированная аденокарцинома поперечной ободочной кишки, с метастазами в печень и кости.
(Молекулярное тестирование: мутация KRAS p.G12V; BRAF V600E – дикий тип; TMB 2,9; MSS; PD-L1 отрицательный)
Жалобы и ход заболевания: С мая 2024 года наблюдалось потемнение кала (черновато-зеленого цвета), затем прогрессирующая слабость. Обследование в другой клинике показало тяжелую анемию (HGB ~40 г/л), визуализационные методы выявили опухоль ободочной кишки с вероятными множественными метастазами. Биопсия подтвердила умеренно дифференцированную аденокарциному поперечной ободочной кишки. Пациент направлен в нашу больницу для оценки PET/CT, что подтвердило поперечную аденокарциному с множественными метастазами в печень и кости.
План лечения: Под контролем DSA проведена артериальная интервенционная терапия вокруг питающих артерий опухоли (суперселективная ангиография + эмболизация питающей артерии + артериальная инфузионная химиотерапия), проведена 4 сессии: 07-26, 08-26, 10-16 и 11-0 Схема артериальной инфузии включала оксалиплатин (100 мг) в комбинации с пероральным капецитабином (1 г, дважды в день, d1–14) для паллиативной химиотерапии.
Эффект лечения и наблюдение: Контрольное обследование 10-14 показало значительное уменьшение первичной опухоли поперечной кишки; анемия улучшилась, общее состояние пациента стабилизировалось и также заметно улучшилось.
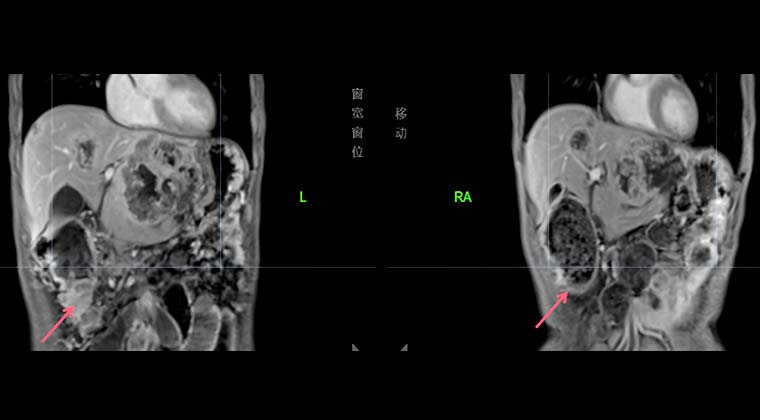
Левое изображение: 2024-08-20, опухоль поперечной ободочной кишки
Правое изображение: 2024-10-14, опухоль поперечной ободочной кишки значительно уменьшилась, анемия пациента заметно улучшилась
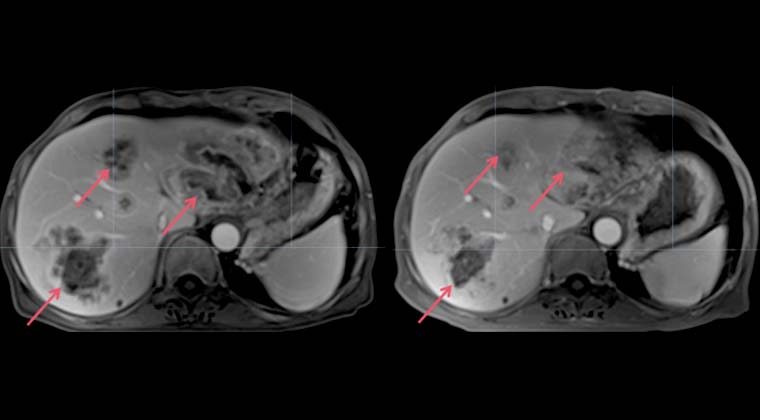
Левое изображение: 2024-08-20, множественные очаги в печени
Правое изображение: 2024-10-14, очаги в печени заметно уменьшились и стали меньше по числу
